Tumor de bexiga não músculo-invasivo (NMIBC) x músculo-invasivo (MIBC): entenda a diferença que decide seu tratamento
Introdução
Quando um paciente recebe o diagnóstico de câncer de bexiga, a primeira pergunta feita ao urologista é quase sempre:"É grave, doutor?". A resposta depende, antes de tudo, de um único dado anatomopatológico: se o tumor invadiu ou não o músculo da parede vesical (músculo detrusor).
Essa informação divide a doença em dois universos com condutas, riscos e prognósticos completamente distintos:
- NMIBC — Câncer de Bexiga Não Músculo-Invasivo (Ta, T1, Tis/CIS) — 75% dos casos
- MIBC — Câncer de Bexiga Músculo-Invasivo (T2, T3, T4) — 20–25% dos casos
Neste artigo, explico em linguagem clara e embasada pelas diretrizes da European Association of Urology (EAU 2024), American Urological Association (AUA/SUO 2023) e Sociedade Brasileira de Urologia (SBU) tudo o que muda entre um cenário e outro — do diagnóstico ao tratamento — e por que essa diferença decide, literalmente, a rotina de tratamento e o prognóstico de longo prazo.
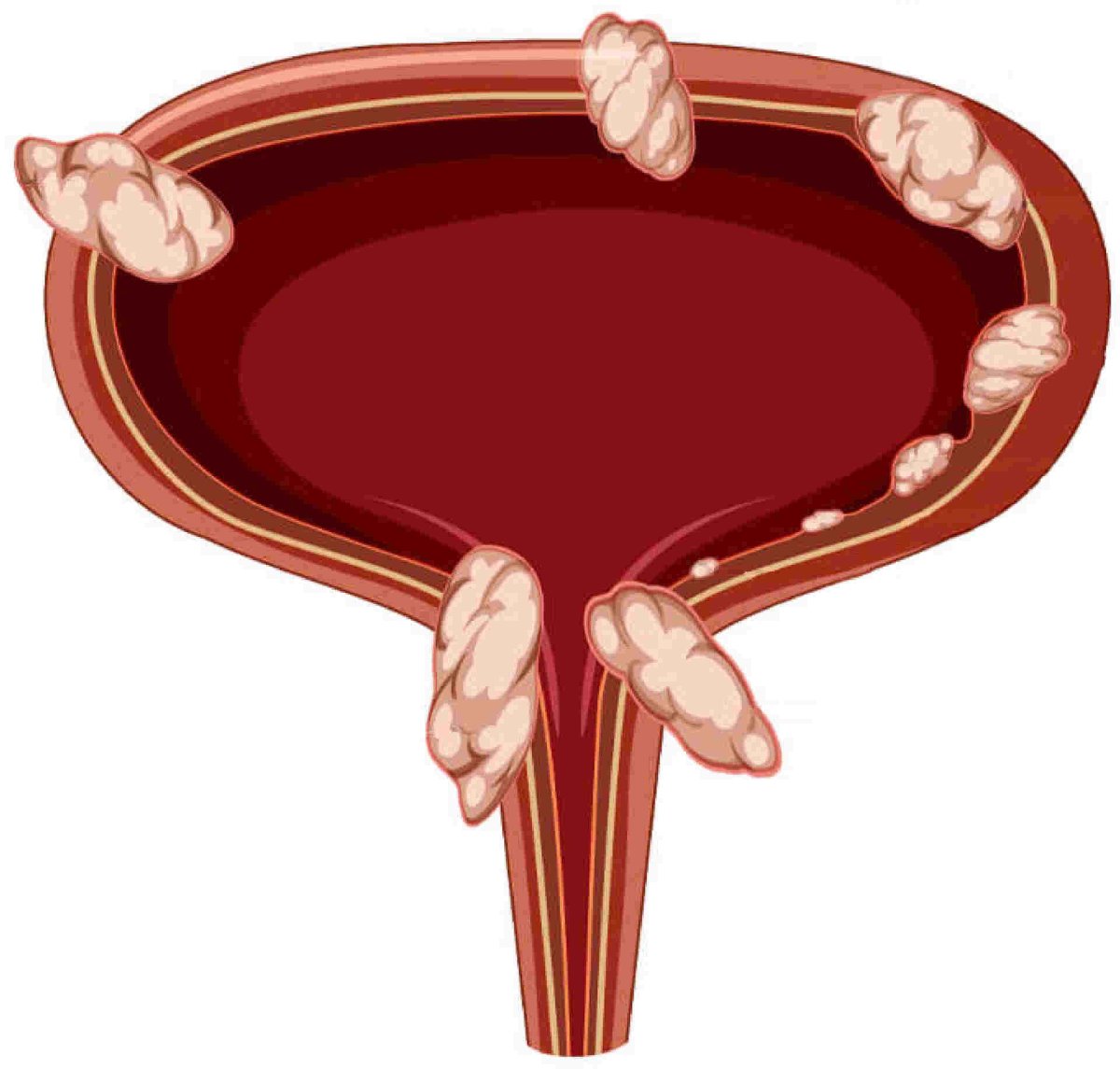
Anatomia rápida da bexiga: o que é invadir o músculo
A parede da bexiga tem quatro camadas, de dentro para fora:
- Urotélio (mucosa) — camada mais interna, em contato com a urina
- Lâmina própria — tecido conjuntivo logo abaixo
- Músculo detrusor (muscular própria) — responsável pela contração vesical
- Gordura perivesical (serosa) — envolve externamente
O câncer começa sempre no urotélio. A partir dali, ele pode crescer "para dentro" da luz vesical (tumores papilíferos) ou "para baixo", invadindo progressivamente as camadas mais profundas. O momento em que o tumor atinge o músculo detrusor é o marco divisor entre NMIBC e MIBC — e é isso que o estadiamento T descreve.
Classificação TNM: o que significa cada letra e número
Estadiamento T (profundidade do tumor)
- Ta — tumor papilífero restrito ao urotélio (não invasivo) → NMIBC
- Tis (CIS) — carcinoma in situ, plano, de alto grau, restrito ao urotélio → NMIBC
- T1 — invade a lâmina própria, sem atingir o músculo → NMIBC
- T2 — invade o músculo detrusor → MIBC
- T3 — invade a gordura perivesical → MIBC
- T4 — invade órgãos adjacentes (próstata, útero, vagina, parede pélvica) → MIBC
Grau histológico
- Baixo grau (LG) — células menos agressivas, recidiva frequente mas progressão rara
- Alto grau (HG) — células agressivas, maior risco de progressão para MIBC
Linfonodos (N) e metástases (M)
Avaliados por tomografia, ressonância e, quando indicado, PET-CT com FDG. Linfonodos positivos ou metástases mudam completamente a estratégia terapêutica.
NMIBC — Câncer de Bexiga Não Músculo-Invasivo
Perfil clínico
- Representa 75–80% dos diagnósticos iniciais
- Sintoma mais comum: hematúria macroscópica indolor (urina com sangue)
- Diagnóstico por cistoscopia + biópsia (RTU de bexiga)
- Prognóstico geralmente favorável, porém exige vigilância ativa por anos
Estratificação de risco (EAU 2024)
O NMIBC é subdividido em 4 grupos de risco que orientam tratamento e seguimento:
- Baixo risco — Ta único, baixo grau, < 3 cm, sem CIS
- Risco intermediário — Ta baixo grau recorrente, múltiplo ou > 3 cm
- Alto risco — T1, qualquer alto grau, CIS
- Muito alto risco — T1 alto grau + CIS, múltiplos, > 3 cm, variantes histológicas agressivas
Tratamento do NMIBC
1. RTU de bexiga (RTUB/TURBT) — sempre o primeiro passo Remove o tumor, fornece diagnóstico histológico e estadiamento. Uma ressecção completa e com amostra de músculo detrusor é decisiva — caso contrário, a re-RTU (second look) em 2 a 6 semanas é mandatória.
2. Instilação intravesical precoce com quimioterápico Dose única de mitomicina C ou gencitabina nas primeiras 6–24h após RTU, em casos selecionados. Reduz recidiva em até 40%.
3. BCG intravesical (imunoterapia) Padrão-ouro para NMIBC de alto e muito alto risco, especialmente em presença de CIS. Esquema clássico: 6 doses semanais de indução + manutenção por 1 a 3 anos.
4. Quimioterapia intravesical (manutenção) Mitomicina, gencitabina ou docetaxel — alternativa em pacientes intermediários ou em falha/intolerância ao BCG.
5. Cistectomia radical precoce ("early cystectomy") Considerada em NMIBC de muito alto risco ou falha do BCG, mesmo antes da progressão para MIBC.
Seguimento do NMIBC
O câncer de bexiga é a neoplasia urológica que mais recidiva — até 70% em 5 anos no grupo de alto risco. Por isso, o seguimento é rigoroso:
- Cistoscopia a cada 3 meses no primeiro ano
- Cistoscopia a cada 6 meses até 2º ano
- Cistoscopia anual por pelo menos 10 anos (muitas vezes, vitalícia)
- Citologia urinária associada em alto risco
- Tomografia ou ressonância periódica (vias urinárias altas) em alto risco
Prognóstico do NMIBC
- Sobrevida câncer-específica em 5 anos: 85–95% no baixo risco, 65–85% no alto risco
- Grande parte dos pacientes morre com a doença, não da doença — desde que bem seguidos
MIBC — Câncer de Bexiga Músculo-Invasivo
Perfil clínico
- Representa 20–25% dos diagnósticos iniciais
- Pode ser de novo (já surge músculo-invasivo) ou progressão de um NMIBC de alto risco
- Hematúria macroscópica continua sendo o sintoma principal, frequentemente acompanhada de dor pélvica, urgência, perda de peso ou sintomas urinários obstrutivos
- Prognóstico significativamente pior — exige abordagem multimodal imediata
Estadiamento complementar
Antes de definir tratamento, é mandatório:
- Tomografia de tórax, abdome e pelve com contraste
- Ressonância multiparamétrica da bexiga (VI-RADS) — útil no estadiamento local
- PET-CT com FDG em casos selecionados
- Cintilografia óssea se houver dor óssea ou fosfatase alcalina elevada
Tratamento do MIBC
1. Quimioterapia neoadjuvante (pré-cirúrgica) Indicada em todos os pacientes aptos ao cisplatina (clearance > 60 mL/min, sem perda auditiva severa, sem neuropatia, ECOG 0–1). Esquemas: MVAC dose-densa ou gencitabina + cisplatina (GC). Benefício: aumenta a sobrevida global em 5 a 8% em 5 anos, conforme metanálises (Lancet 2003, Eur Urol 2014).
2. Cistectomia radical com linfadenectomia pélvica Tratamento-padrão do MIBC localizado. Envolve:
- Remoção completa da bexiga
- Remoção da próstata e vesículas seminais no homem
- Remoção de útero, anexos e parede vaginal anterior na mulher (quando indicado)
- Linfadenectomia pélvica estendida — fator prognóstico crítico
- Derivação urinária: conduto ileal (Bricker), neobexiga ortotópica (Studer, Hautmann) ou Indiana pouch
Pode ser aberta, laparoscópica ou robótica — a escolha depende do centro e da experiência do cirurgião.
3. Tratamento trimodal (preservação da bexiga) Alternativa curativa em pacientes selecionados: RTU máxima + quimioterapia sistêmica + radioterapia. Resultados comparáveis à cistectomia em casos bem selecionados (T2, solitário, sem hidronefrose, sem CIS extenso).
4. Imunoterapia adjuvante Nivolumabe por 1 ano após cistectomia, em pacientes com alto risco de recidiva (ypT2-4 ou ypN+) — aprovado após o estudo CheckMate-274.
5. MIBC metastático (doença avançada) Primeira linha atual: enfortumabe vedotina + pembrolizumabe (estudo EV-302, 2023) — revolucionou o cenário e superou a quimioterapia tradicional em sobrevida.
Prognóstico do MIBC
- Sobrevida câncer-específica em 5 anos: 45–65% no MIBC localizado, 15–30% quando há linfonodos positivos
- Doença metastática: mediana historicamente de 12–15 meses — agora se expande com novas imunoterapias e anticorpos conjugados
NMIBC x MIBC em uma tabela mental
| Aspecto | NMIBC | MIBC |
|---|---|---|
| Frequência | 75% | 25% |
| Estadiamento | Ta, T1, Tis | T2, T3, T4 |
| Invasão muscular | Não | Sim |
| Tratamento principal | RTU + BCG / quimio intravesical | Cistectomia radical + quimio neoadjuvante OU trimodal |
| Preservação da bexiga | Sim, sempre | Às vezes (trimodal) |
| Recidiva | Alta (até 70%) | Moderada a alta |
| Progressão | Possível em alto risco | Já ocorreu |
| Sobrevida em 5 anos | 65–95% | 15–65% |
| Seguimento | Cistoscopia por anos | Tomografia + clínico por anos |
Por que o diagnóstico correto é decisivo
A distinção entre NMIBC e MIBC depende de dois pontos cruciais:
- Qualidade da RTU: a ressecção deve conter amostra de músculo detrusor (sem ela, o patologista não consegue afirmar se o tumor invadiu o músculo).
- Patologista experiente em uro-oncologia: laudo deve incluir grau, profundidade, presença ou ausência de CIS, invasão linfovascular, variantes histológicas.
É por isso que, em tumores T1, múltiplos, grandes ou quando falta músculo na amostra, realiza-se a re-RTU (second look) em 2 a 6 semanas — até 30% dos casos T1 são "up-staged" para MIBC na re-ressecção.
Fatores de risco que aumentam a chance de MIBC
- Tabagismo (ativo ou passado) — fator #1
- Exposição ocupacional a aminas aromáticas (pintores, trabalhadores de borracha, couro, tintas, metalurgia)
- Radioterapia pélvica prévia
- Ciclofosfamida
- Esquistossomose urinária (áreas endêmicas) — associada a carcinoma escamoso
- Infecções urinárias de repetição
- Idade avançada
- Histórico familiar de câncer urotelial
Sinais e sintomas que exigem investigação imediata
- Sangue na urina (hematúria) — visível ou microscópica
- Urgência, frequência e ardência urinária sem infecção comprovada
- Dor pélvica persistente
- Perda de peso inexplicada
- Dor em flancos (sinal de obstrução ureteral por invasão)
- Massa pélvica palpável (doença avançada)
Perguntas Frequentes :
- Qual a diferença entre NMIBC e MIBC? NMIBC é o câncer de bexiga que não invadiu o músculo detrusor (Ta, T1, Tis/CIS) — 75% dos casos, geralmente tratado com RTU e BCG intravesical. MIBC invadiu o músculo (T2–T4) — mais agressivo, habitualmente exigindo cistectomia radical com quimioterapia neoadjuvante.
- O NMIBC pode virar MIBC? Sim. Especialmente no NMIBC de alto risco, há chance de progressão para MIBC em 10–25% dos casos em 5 anos — o que torna o seguimento rigoroso fundamental.
- O que é carcinoma in situ (CIS) da bexiga? É um tumor plano, restrito ao urotélio, porém sempre de alto grau. Classificado como NMIBC (Tis), mas considerado agressivo e de alto risco de progressão. Tratamento-padrão: BCG intravesical.
- Todo câncer de bexiga exige retirada da bexiga? Não. Apenas o MIBC (ou NMIBC de muito alto risco com falha do BCG) costuma exigir cistectomia radical. A maioria dos NMIBC é tratada preservando a bexiga.
- O que é tratamento trimodal no câncer de bexiga? É uma alternativa curativa ao MIBC em pacientes selecionados, combinando RTU máxima + quimioterapia + radioterapia, preservando a bexiga. Exige seguimento rigoroso com cistoscopias.
- Quanto tempo dura o tratamento com BCG? Indução: 6 doses semanais. Manutenção (padrão SWOG): 3 doses semanais em 3, 6, 12, 18, 24, 30 e 36 meses. Duração total de 1 a 3 anos.
- Qual a sobrevida do câncer de bexiga em 5 anos? NMIBC de baixo risco: 85–95%. NMIBC de alto risco: 65–85%. MIBC localizado: 45–65%. MIBC com linfonodos positivos: 15–30%. Valores variam conforme resposta ao tratamento e seguimento.
- Por que a re-RTU pode ser necessária? Porque até 30% dos T1 são "upgradados" para MIBC (T2) em uma segunda ressecção. É indicada em T1, tumores múltiplos ou grandes e sempre que não há músculo detrusor na amostra original.
- Quimioterapia neoadjuvante é obrigatória no MIBC? É fortemente recomendada em pacientes aptos ao cisplatina, pois aumenta a sobrevida global em 5 a 8% em 5 anos. Em pacientes inelegíveis, discute-se imunoterapia ou cistectomia direta.
Conclusão
A distinção entre NMIBC e MIBC é o ponto de partida de todo o planejamento terapêutico no câncer de bexiga — e, ao contrário do que muitos pacientes imaginam, o nome "câncer de bexiga" esconde duas doenças muito diferentes. Enquanto o NMIBC permite, na maioria dos casos, preservar a bexiga com cirurgia endoscópica e imunoterapia intravesical, o MIBC exige abordagem multimodal, agressiva e imediata — seja pela cistectomia radical, seja pela terapia trimodal. O que une os dois é um princípio: quanto mais cedo o diagnóstico e mais experiente a equipe, melhor o prognóstico. Hematúria não é normal — é o sinal mais frequente da doença e, muitas vezes, o único. Investigue sempre.
Diagnóstico de câncer de bexiga ou suspeita de tumor vesical?
Se você recebeu o diagnóstico de NMIBC ou MIBC, se tem hematúria sem explicação ou se busca uma segunda opinião qualificada em câncer de bexiga, RTU oncológica ou cistectomia radical, eu posso ajudar. Analiso seus exames pessoalmente, reviso o laudo anatomopatológico, estratifico o risco conforme diretrizes internacionais e construo com você um plano terapêutico individualizado — do diagnóstico ao seguimento de longo prazo.
Comentários0
Ninguém escreveu ainda. Comente primeiro!
Envie suas Dúvidas e Comentários

Dr. Alexandre Sato
Médico Urologista em São Paulo - SP
A Begin Clinic é uma clínica especializada em tratamentos de reprodução assistida na cidade de São Paulo - SP. Também atendemos pacientes de outras cidades e estados em todo Brasil e exterior, que buscam por tratamentos de excelência, com médicos especialistas em congelamento de óvulos.
Saiba mais sobre Dr. Alexandre Sato.
CRM-SP: 146.210 - RQE: 61330
Curriculum Lattes: http://lattes.cnpq.br/6551764447584301