PI-RADS 3, 4 e 5: O Que Cada Resultado da Ressonância de Próstata Significa ? Guia 2026
Introdução: por que a ressonância virou exame obrigatório antes da biópsia
Até meados da década de 2010, a investigação do câncer de próstata seguia um caminho rígido: PSA alterado → biópsia transretal sistemática às cegas (12 fragmentos). O resultado era um sistema com dois grandes problemas:
- Subdiagnóstico de tumores clinicamente significativos localizados em zonas mal amostradas (ápice, anterior).
- Sobrediagnóstico de tumores indolentes (Gleason 6) que talvez nunca causassem problema.
A entrada da ressonância multiparamétrica de próstata (mpMRI) mudou esse paradigma. Hoje, segundo AUA 2023, EAU 2024 e SBU, a mpMRI deve ser feita antes da primeira biópsia sempre que possível, e o sistema PI-RADS v2.1 (Prostate Imaging — Reporting and Data System), desenvolvido pelo American College of Radiology (ACR) e pela European Society of Urogenital Radiology (ESUR), é a linguagem padronizada para reportar achados.
Mas o paciente que recebe um laudo dizendo "lesão PI-RADS 3 na zona de transição" ou "lesão PI-RADS 5 na zona periférica" quase sempre sai do consultório com a mesma pergunta: "isso é câncer ou não?"
Este guia responde essa pergunta — categoria por categoria.
O que é PI-RADS e como ele funciona
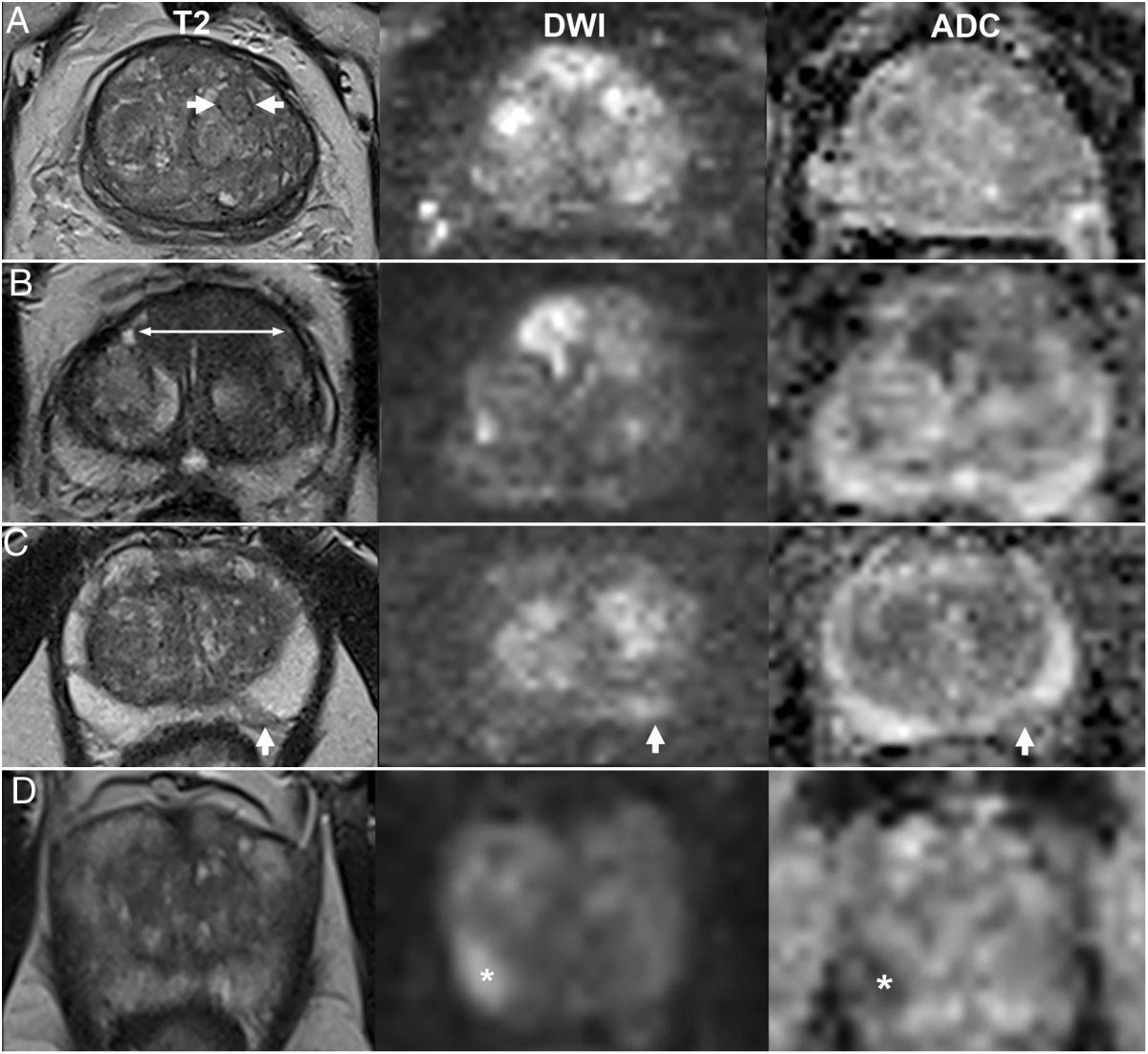
PI-RADS v2.1 (atualização de 2019, ainda vigente em 2026) é um sistema de classificação que avalia lesões focais na próstata identificadas em mpMRI, atribuindo a cada uma um score de 1 a 5 baseado na probabilidade de representar câncer clinicamente significativo (definido como Gleason ≥ 3+4 / ISUP ≥ 2).
A ressonância multiparamétrica usa três sequências principais:
- T2-weighted (T2W) — anatomia detalhada da próstata.
- DWI / ADC (Diffusion-Weighted Imaging / Apparent Diffusion Coefficient) — sequência funcional que detecta restrição à difusão da água, achado típico de tecido tumoral denso.
- DCE (Dynamic Contrast Enhancement) — sequência com contraste, mostra vascularização precoce.
Para cada lesão, o radiologista atribui scores parciais em cada sequência e, conforme regras pré-definidas (que diferem entre zona periférica e zona de transição), chega ao PI-RADS final.
A escala PI-RADS de 1 a 5: visão geral
- PI-RADS 1 — câncer clinicamente significativo muito improvável.
- PI-RADS 2 — câncer clinicamente significativo improvável.
- PI-RADS 3 — risco intermediário / equívoco.
- PI-RADS 4 — câncer clinicamente significativo provável.
- PI-RADS 5 — câncer clinicamente significativo altamente provável.
A interpretação prática varia drasticamente entre as categorias, e é justamente nas categorias 3, 4 e 5 que se concentram as decisões clínicas mais relevantes.
PI-RADS 1 e 2: o que esperar
PI-RADS 1 — muito improvável
- Próstata sem alterações focais significativas em nenhuma sequência.
- Risco de câncer clinicamente significativo: <5% em coortes prospectivas.
- Conduta usual: não biopsiar, seguir com PSA, toque retal e PSA densidade. Repetir mpMRI em 1–2 anos se PSA persistir alterado.
PI-RADS 2 — improvável
- Achados sutis, geralmente difusos, sem lesão focal claramente suspeita.
- Risco de câncer clinicamente significativo: ~5–10%.
- Conduta usual: geralmente não biopsiar como primeira indicação, salvo PSA densidade alta (≥0,15), forte história familiar, mutação germinativa de alto risco (BRCA2, ATM), toque retal positivo ou outros sinais clínicos.
PI-RADS 3: a categoria mais difícil de toda a urologia
Definição
PI-RADS 3 é a categoria equívoca: há achados que poderiam representar câncer, mas também poderiam ser explicados por HPB (hiperplasia benigna da próstata), prostatite, atrofia ou alterações pós-inflamatórias.
- Em zona periférica: tipicamente um foco com discreta restrição à difusão (DWI score 3) sem lesão T2 contundente.
- Em zona de transição: nódulo encapsulado, padrão "BPH-like" com pequenas características atípicas (T2 score 3).
Risco real de câncer clinicamente significativo
A literatura mostra ampla variação, dependendo de:
- Volume prostático (próstatas grandes têm muitos nódulos PI-RADS 3 benignos).
- PSA densidade (PSAD).
- Localização (zona periférica é mais preocupante que zona de transição).
- Experiência do radiologista.
Valor preditivo positivo (VPP) típico para câncer clinicamente significativo em PI-RADS 3: 10–25%.
Ou seja: 3 em cada 4 lesões PI-RADS 3 são benignas — mas até 1 em cada 4 esconde câncer significativo, o que não pode ser ignorado.
Conduta atual em PI-RADS 3 (AUA 2023 / EAU 2024)
A decisão é individualizada, baseada em estratificação adicional, principalmente:
- PSA densidade (PSAD):
- PSAD ≥ 0,15 ng/mL/cm³ → biopsiar (incluindo biópsia dirigida à lesão por fusão MRI/US + sistemática).
- PSAD < 0,10–0,15 ng/mL/cm³ → considerar acompanhamento com PSA seriado e mpMRI em 6–12 meses, ou biopsiar conforme outros fatores de risco.
- Idade, expectativa de vida e história familiar:
- Paciente jovem (<60 anos) com lesão PI-RADS 3 → biopsiar mesmo com PSAD intermediária.
- História familiar forte ou mutações de alto risco (BRCA2, ATM, Lynch) → biopsiar.
- Ressonância de boa qualidade técnica?
- mpMRI de baixa qualidade (resolução, artefatos retais, ausência de bobina endorretal em alguns centros) → considerar repetir em centro de referência antes de decidir.
- Biomarcadores complementares:
- PHI, 4Kscore, SelectMDx, ExoDx podem auxiliar a refinar o risco e evitar biópsias desnecessárias em PI-RADS 3 com PSAD baixa.
Mensagem-chave do PI-RADS 3
PI-RADS 3 não é alívio nem alarme — é convite a uma avaliação aprofundada, não a uma decisão automática. Esse é o ponto onde a experiência do urologista faz mais diferença em todo o cluster de imagem prostática.
PI-RADS 4: lesão clinicamente provável
Definição
PI-RADS 4 representa uma lesão focal claramente suspeita:
- Em zona periférica: lesão hipointensa em T2, com restrição moderada à difusão (DWI 4) e/ou realce focal precoce em DCE.
- Em zona de transição: lesão T2 hipointensa, com bordas mal definidas e/ou restrição à difusão.
- Tamanho < 1,5 cm em sua maior dimensão (este é o ponto que distingue PI-RADS 4 de PI-RADS 5).
Risco real de câncer clinicamente significativo
Valor preditivo positivo típico para câncer clinicamente significativo em PI-RADS 4: 40–60%.
Em outras palavras: cerca de metade das lesões PI-RADS 4 são câncer significativo ao serem biopsiadas. As demais correspondem a prostatite focal, fibrose, atrofia parcial ou tumor de baixo grau (Gleason 6) que pode ser candidato a vigilância ativa.
Conduta em PI-RADS 4
Indicação de biópsia em praticamente todos os casos, seguindo as diretrizes AUA 2023 e EAU 2024.
- Biópsia por fusão MRI/US dirigida à lesão, + amostragem sistemática complementar.
- O estudo PRECISION (NEJM 2018) mostrou que a biópsia dirigida por mpMRI detectou mais cânceres clinicamente significativos e menos cânceres indolentes do que a biópsia sistemática isolada.
- O estudo MRI-FIRST (Lancet Oncol 2019) confirmou que combinar dirigida + sistemática maximiza detecção sem aumentar significativamente o sobrediagnóstico.
O que esperar do laudo da biópsia
- Câncer detectado em ~50% — a maioria significativa, exigindo decisão entre vigilância ativa, prostatectomia, radioterapia ou terapia focal conforme ISUP, padrão cribriforme/IDC-P e demais fatores.
- Sem câncer em ~50% — nem sempre significa "ufa, é benigno": exige acompanhamento próximo com PSA, mpMRI e eventual re-biópsia, especialmente se PSAD elevada.
PI-RADS 5: alta probabilidade de câncer significativo
Definição
PI-RADS 5 representa o achado mais preocupante do espectro de imagem:
- Mesmas características de PI-RADS 4 (restrição à difusão clara, lesão T2 hipointensa, realce focal),
- Tamanho ≥ 1,5 cm OU
- Extensão extracapsular evidente (transposição da cápsula, abaulamento focal, perda do plano gorduroso periprostático),
- Pode haver invasão de vesículas seminais, do feixe neurovascular ou do colo vesical.
Risco real de câncer clinicamente significativo
Valor preditivo positivo para câncer clinicamente significativo em PI-RADS 5: 70–90%.
A grande maioria das lesões PI-RADS 5 corresponde a câncer ISUP ≥ 2 (Gleason ≥ 3+4), frequentemente com componentes ISUP 3–5.
Conduta em PI-RADS 5
- Biópsia por fusão MRI/US obrigatória, com amostragem dirigida + sistemática.
- Estadiamento adicional já no momento da biópsia ou logo após, especialmente se houver suspeita de doença extracapsular ou linfonodal:
- Cintilografia óssea ou, idealmente, PET/CT com PSMA (mais sensível para metástases ósseas e linfonodais em alto risco).
- Ressonância pélvica com avaliação linfonodal cuidadosa.
- Acionar o time multidisciplinar precocemente: urologista oncológico, oncologista clínico, radioterapeuta e radiologista de referência.
Implicação prática
PI-RADS 5 raramente é compatível com vigilância ativa. A discussão central, na maioria dos casos, será entre prostatectomia radical (com linfadenectomia estendida quando indicada), radioterapia + bloqueio hormonal e, em casos selecionados, terapia sistêmica em adição.
A relação entre PI-RADS e PSA densidade — o ponto que define decisões
A PSA densidade (PSAD) é a PSA total dividida pelo volume prostático medido na mpMRI. É um dos parâmetros mais sensíveis para estratificar pacientes dentro de cada categoria PI-RADS, especialmente em PI-RADS 3.
- PSAD < 0,10 ng/mL/cm³ — risco de câncer significativo muito baixo, mesmo em PI-RADS 3.
- PSAD 0,10–0,15 — zona intermediária, decisão individualizada.
- PSAD ≥ 0,15 — risco aumenta substancialmente; biópsia recomendada mesmo em PI-RADS 3.
- PSAD ≥ 0,20 — alto risco oncológico independente do PI-RADS.
A PSAD também é critério-chave de elegibilidade para vigilância ativa após o diagnóstico (PSAD < 0,15 é critério de inclusão em protocolos PRIAS).
Limitações da mpMRI: o que o paciente precisa saber
Apesar do avanço, a mpMRI tem limitações:
- Não detecta todos os cânceres: tumores muito pequenos (<5 mm), difusos ou de baixo grau (Gleason 6) podem passar despercebidos. PI-RADS 1 ou 2 não exclui câncer com 100% de certeza.
- Variabilidade interobservador: a qualidade do laudo depende intensamente da experiência do radiologista e do equipamento (1,5T vs 3T, com ou sem bobina endorretal).
- Falsos positivos: prostatite, atrofia, fibrose pós-biópsia e nódulos de HPB podem mimetizar câncer, especialmente em zona de transição.
- Artefatos pós-biópsia: hemorragia residual pode confundir interpretação até 6–8 semanas após biópsia. Idealmente, a mpMRI é feita antes da biópsia.
Como ler seu laudo de mpMRI: itens que importam
Ao receber um laudo de mpMRI, observe:
- Equipamento: 3T é preferível a 1,5T para próstata.
- Qualidade do exame: laudos bem feitos comentam sobre qualidade adequada ou limitações técnicas.
- Volume prostático (em cm³ ou mL) — usado para calcular PSA densidade.
- PSAD calculada (idealmente já no laudo).
- Localização precisa da lesão: zona periférica/transição, lateralidade, terço (apex/médio/base), setor (anterior/posterior).
- Tamanho da lesão em sua maior dimensão.
- PI-RADS final (1–5).
- Avaliação de cápsula, vesículas seminais, linfonodos pélvicos — fundamental em PI-RADS 4 e 5.
Perguntas Frequentes
O que significa PI-RADS 3 na ressonância de próstata? PI-RADS 3 é uma categoria equívoca, com risco intermediário de câncer clinicamente significativo (10–25%). A decisão de biopsiar depende da PSA densidade, da idade, da história familiar e de outros fatores clínicos.
O que significa PI-RADS 4? PI-RADS 4 indica lesão focal provavelmente correspondente a câncer clinicamente significativo, com valor preditivo positivo de 40–60%. A biópsia é praticamente sempre indicada.
O que significa PI-RADS 5? PI-RADS 5 indica alta probabilidade de câncer clinicamente significativo (70–90%), frequentemente lesão maior que 1,5 cm ou com extensão extracapsular. A biópsia e o estadiamento são obrigatórios.
PI-RADS 3 sempre precisa de biópsia? Não. A biópsia em PI-RADS 3 é decidida caso a caso, considerando PSA densidade (≥0,15 indica biópsia), idade, história familiar, mutações genéticas e biomarcadores complementares.
Qual o risco de câncer em PI-RADS 4? Aproximadamente 40 a 60% das lesões PI-RADS 4 correspondem a câncer clinicamente significativo (Gleason ≥ 3+4). As demais podem ser prostatite focal, atrofia ou tumor de baixo grau.
Lesão PI-RADS 5 sempre é câncer? Não absolutamente, mas o valor preditivo positivo é alto (70–90%). Praticamente todos os casos exigem biópsia dirigida e estadiamento complementar (PET/CT PSMA quando indicado).
Posso ter câncer com PI-RADS 1 ou 2? Sim, embora improvável (<10%). A mpMRI não exclui câncer com 100% de certeza, especialmente tumores pequenos, difusos ou de baixo grau. Se PSA densidade alta, a decisão pode mudar.
O que é PSA densidade e por que importa? PSA densidade é o PSA dividido pelo volume da próstata na ressonância. Valores ≥ 0,15 ng/mL/cm³ aumentam significativamente o risco de câncer e influenciam diretamente a decisão de biopsiar, especialmente em PI-RADS 3.
Qual a melhor biópsia após mpMRI suspeita? A biópsia de próstata por fusão MRI/US, dirigida à lesão e combinada com amostragem sistemática, é o padrão atual segundo AUA 2023 e EAU 2024, com base nos estudos PRECISION e MRI-FIRST.
Preciso refazer a ressonância em algum caso? Sim, especialmente se a qualidade técnica foi limitada, se foi feita logo após biópsia (artefatos hemorrágicos) ou se há discordância clínica importante. Repetir em centro de referência pode mudar a conduta.
Conclusão
A ressonância multiparamétrica de próstata revolucionou o diagnóstico do câncer de próstata, e o sistema PI-RADS v2.1 dá a essa revolução uma linguagem comum.
Mas ler o número PI-RADS isoladamente é um erro. A decisão clínica correta depende da integração entre:
- A categoria PI-RADS (1 a 5),
- A PSA densidade,
- A localização e o tamanho da lesão,
- A idade e a expectativa de vida,
- A história familiar e o perfil genético,
- A qualidade técnica do exame e a experiência do radiologista,
- Eventuais biomarcadores complementares.
PI-RADS 3 é o ponto de maior nuance — onde a expertise do urologista mais influencia o desfecho. PI-RADS 4 quase sempre conduz à biópsia. PI-RADS 5 quase sempre conduz à biópsia + estadiamento + decisão de tratamento ativo.
Em todas as categorias, o objetivo é o mesmo: detectar o câncer clinicamente significativo no momento certo, evitando tanto o subdiagnóstico quanto o sobretratamento.
Você recebeu um laudo de ressonância de próstata com PI-RADS 3, 4 ou 5 e precisa entender o que fazer com esse resultado? Quer revisar seu laudo de mpMRI e seu PSA com um urologista oncológico antes de decidir biopsiar — ou de definir o tratamento?
Eu posso te ajudar.
Reviso seu exame em detalhe (PI-RADS, PSA densidade, localização da lesão, qualidade técnica), correlaciono com seu PSA, idade e história familiar, e construo com você o próximo passo — seja biópsia por fusão MRI/US, acompanhamento com PSAD seriada, ou definição de tratamento adequado.
Sobre o autor — Dr. Alexandre Sato
Dr. Alexandre Sato é urologista titulado pela Sociedade Brasileira de Urologia (SBU), com prática alinhada às diretrizes da American Urological Association (AUA 2023), da European Association of Urology (EAU 2024) e do American College of Radiology (ACR PI-RADS v2.1).
Tem expertise em interpretação clínica integrada de mpMRI prostática, biópsia de próstata por fusão MRI/US (cognitiva e por software), avaliação de PSA densidade e biomarcadores complementares (PHI, 4Kscore, SelectMDx), vigilância ativa estruturada (PRIAS), prostatectomia radical (incluindo abordagem robótica com preservação de bandeletas), terapia focal e HoLEP (Holmium Laser Enucleation of the Prostate) para HPB em qualquer tamanho prostático.
Trabalha em decisão compartilhada baseada em evidência, com foco em diagnóstico no tempo certo, tratamento individualizado e qualidade de vida.
Comentários0
Ninguém escreveu ainda. Comente primeiro!
Envie suas Dúvidas e Comentários

Dr. Alexandre Sato
Médico Urologista em São Paulo - SP
A Begin Clinic é uma clínica especializada em tratamentos de reprodução assistida na cidade de São Paulo - SP. Também atendemos pacientes de outras cidades e estados em todo Brasil e exterior, que buscam por tratamentos de excelência, com médicos especialistas em congelamento de óvulos.
Saiba mais sobre Dr. Alexandre Sato.
CRM-SP: 146.210 - RQE: 61330
Curriculum Lattes: http://lattes.cnpq.br/6551764447584301