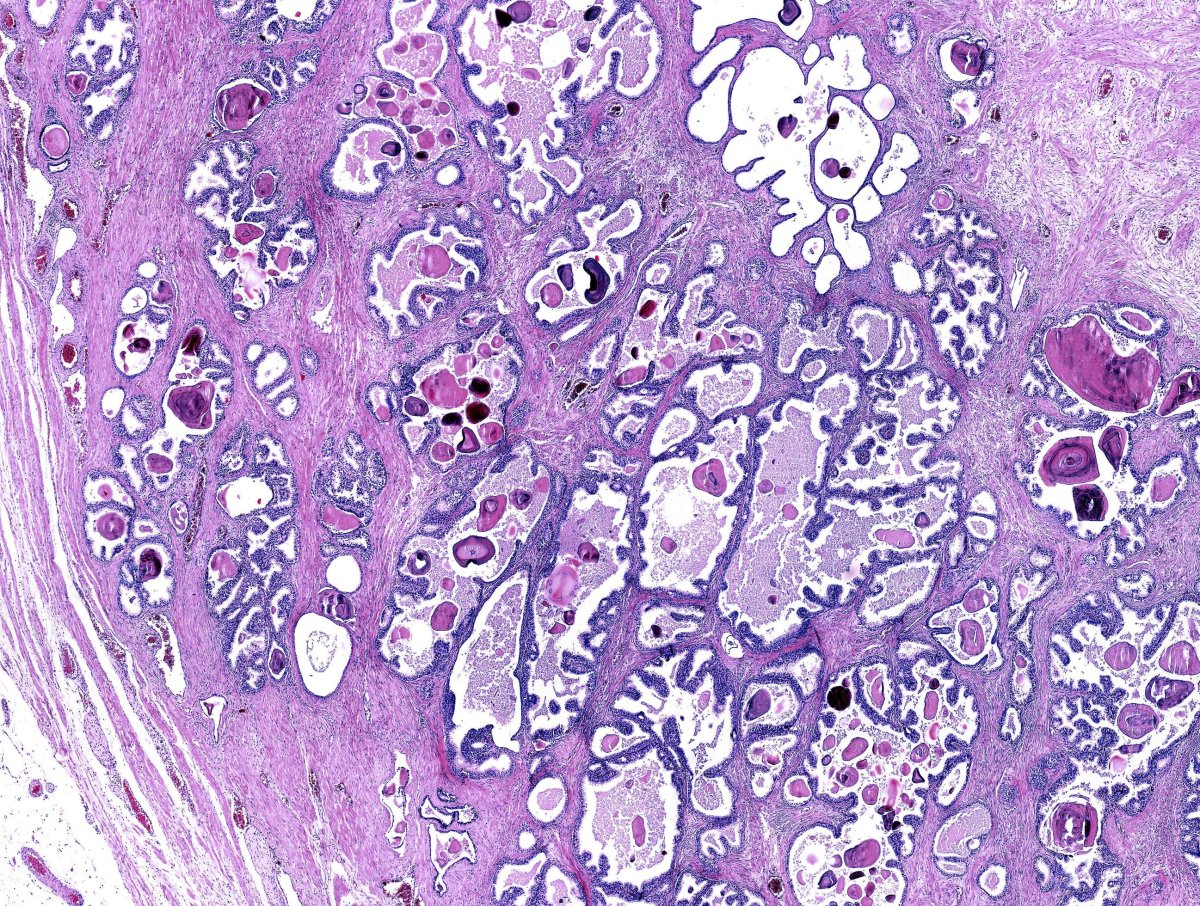
Classificação de Gleason e ISUP: entendendo o laudo da sua biópsia de próstata (Guia 2026)
Introdução
Receber o laudo da biópsia de próstata e ver escrito"adenocarcinoma acinar usual, Gleason 3+4=7, ISUP 2, presente em 2 de 12 fragmentos, envolvendo 15% e 8%, com invasão perineural focal"costuma despertar mais perguntas do que respostas."O que é Gleason? E ISUP? Por que o número está repetido? Sou um caso grave?"
A boa notícia é que, uma vez compreendida a lógica, o laudo se torna um mapa preciso da agressividade do tumor — e é justamente nessa nota que se baseia o tratamento. Em 2026, a classificação combina dois sistemas complementares: a escala de Gleason (criada em 1966) e o sistema ISUP / Grade Group (oficializado em 2014, atualizado em 2019/2022). Este artigo, embasado nas diretrizes da International Society of Urological Pathology (ISUP), Organização Mundial da Saúde (OMS 2022), AUA 2023, EAU 2024 e Sociedade Brasileira de Urologia (SBU), explica linha por linha o que está no seu laudo — e o que cada elemento significa para sua vida.
A origem da escala de Gleason
O patologista norte-americano Donald F. Gleason, da Universidade de Minnesota, propôs em 1966 uma classificação arquitetural do câncer de próstata: em vez de avaliar célula por célula, observar como as glândulas tumorais se organizam no microscópio. Quanto mais o padrão se afasta de uma glândula normal, mais agressivo o tumor. Essa ideia simples revolucionou a uropatologia.
A escala original ia de 1 a 5 para cada padrão, e a nota final era a soma dos dois padrões mais frequentes — gerando notas de 2 a 10. Com o tempo, padrões 1 e 2 deixaram de ser usados (correspondem hoje a tecido benigno ou lesões pré-cancerosas), e na prática a escala atual usa apenas padrões de 3 a 5.
Como o patologista atribui o "Gleason"
O patologista observa o material da biópsia ao microscópio e identifica:
- Padrão primário (mais frequente) — recebe um número de 3 a 5
- Padrão secundário (segundo mais frequente) — recebe um número de 3 a 5
- Padrão terciário (eventualmente) — quando há um pequeno foco mais agressivo, geralmente padrão 5
A soma do primário + secundário é o Gleason Score, escrito como "3+4=7", "4+3=7", "4+4=8", etc.
Por que a ordem importa
3+4=7 e 4+3=7 não são iguais. O primeiro número é o padrão dominante, então:
- 3+4=7 → predomina o padrão 3, com algum 4 → menos agressivo
- 4+3=7 → predomina o padrão 4, com algum 3 → mais agressivo
Essa diferença, embora invisível para quem só lê "Gleason 7", é decisiva para o tratamento e o prognóstico.
A virada de 2014: o sistema ISUP / Grade Group
A escala original de Gleason gerou décadas de confusão entre médicos e pacientes."Gleason 6 é grave?"— a resposta correta era:"é o menor possível na prática moderna, mas o paciente lê 6 em uma escala que vai até 10 e fica aterrorizado."
Em 2014, em uma conferência da International Society of Urological Pathology (ISUP) liderada pelo patologista Jonathan Epstein (Johns Hopkins), foi proposto um novo sistema: 5 grupos hierárquicos (Grade Groups), de 1 a 5, que traduzem o Gleason em uma escala mais intuitiva. A OMS adotou oficialmente em 2016 e atualizou em 2022.
Hoje, todo laudo moderno traz tanto o Gleason quanto o ISUP.
A tabela de tradução: Gleason ↔ ISUP
| Gleason Score | ISUP Grade Group | Interpretação clínica |
|---|---|---|
| 6 (3+3) | ISUP 1 | Indolente — frequentemente vigilância ativa |
| 7 (3+4) | ISUP 2 | Risco intermediário favorável |
| 7 (4+3) | ISUP 3 | Risco intermediário desfavorável |
| 8 (4+4, 3+5, 5+3) | ISUP 4 | Alto risco |
| 9 ou 10 (4+5, 5+4, 5+5) | ISUP 5 | Muito alto risco |
Essa é a chave de leitura mais importante de todo o laudo.
ISUP 1 (Gleason 6, 3+3): o "câncer que muitos defendem não chamar de câncer"
O ISUP 1 corresponde a glândulas tumorais bem diferenciadas, semelhantes a glândulas normais. Estudos populacionais mostram que isoladamente, ISUP 1 puro raramente metastatiza. Por essa razão:
- A maioria dos pacientes com ISUP 1 é candidata à vigilância ativa
- Discute-se na literatura renomear o ISUP 1 para algo como "neoplasia acinar de baixa atividade" — a proposta é controversa, mas reflete o consenso de que tratá-lo como um câncer agressivo gera sobretratamento
- O risco de progressão para ISUP 2 ou superior ao longo dos anos é o principal motivo do seguimento ativo, e não a presença em si
A vigilância ativa em ISUP 1 envolve PSA seriado, toque retal, ressonância multiparamétrica e biópsias de seguimento. É segura em centros experientes.
ISUP 2 (Gleason 7, 3+4): risco intermediário favorável
Aqui o paciente entra em território de decisão compartilhada. Os padrões dominantes ainda são 3, mas há componente 4 minoritário.
- Em ISUP 2 com baixa porcentagem de padrão 4 (< 10%), sem cribriforme, vigilância ativa é uma opção válida
- Em ISUP 2 com mais padrão 4 ou achados associados desfavoráveis, costuma-se indicar tratamento ativo (cirurgia ou radioterapia)
- A terapia focal (HIFU, crioterapia) é uma opção crescente em casos selecionados
A diferença entre ISUP 2 e ISUP 3 é uma das mais importantes — e é onde reside o maior risco de imprecisão entre patologistas. Por isso, revisão por uropatologista experiente é altamente recomendada.
ISUP 3 (Gleason 7, 4+3): risco intermediário desfavorável
Aqui o padrão dominante já é 4. Mesmo com soma "7", o comportamento clínico é mais próximo do alto risco que do baixo. Implicações:
- Tratamento ativo é a regra — prostatectomia radical, radioterapia ou braquiterapia (com ou sem hormonioterapia adjuvante)
- Vigilância ativa não é indicada
- Avaliação de extensão extraprostática e linfonodos torna-se mais relevante (ressonância, PET-PSMA em casos selecionados)
ISUP 4 (Gleason 8): alto risco
Inclui Gleason 4+4, 3+5 e 5+3. Aqui a doença é claramente agressiva:
- Tratamento multimodal frequentemente indicado: prostatectomia + linfadenectomia estendida, radioterapia + hormonioterapia de longa duração (24–36 meses), ou combinações
- Avaliação completa de estadiamento: RM multiparamétrica, PET-PSMA (excelente sensibilidade para metástases ósseas e linfonodais), em alguns casos cintilografia óssea
- Prognóstico ainda favorável quando localizado, com sobrevida em 10 anos > 70% em pacientes adequadamente tratados
ISUP 5 (Gleason 9 ou 10): muito alto risco
A apresentação mais agressiva do adenocarcinoma de próstata, com padrão 5 dominante ou ao lado do padrão 4 ou 5. O padrão 5 é caracterizado por células sem formação glandular ("foliculares pobres", em ninhos ou comédons).
- Tratamento multimodal agressivo desde o início
- Hormonioterapia + intensificação (apalutamida, enzalutamida, abiraterona, darolutamida) tornaram-se padrão em pacientes de muito alto risco
- Quimioterapia (docetaxel) em cenários metastáticos ou de altíssimo risco
- Estadiamento minucioso — alta probabilidade de doença extraprostática e/ou metastática
Padrões e variantes especiais que mudam o jogo
Padrão cribriforme
Glândulas com arquitetura "em peneira", dentro do padrão 4. Quando presente, mesmo em pequena quantidade, é fator de mau prognóstico independente — aumenta risco de recidiva, metástase e mortalidade. Em 2026, deve constar explicitamente no laudo quando identificado, conforme recomendação da ISUP/WHO 2022.
Carcinoma intraductal (IDC-P)
Lesão de altíssima agressividade, frequentemente associada a tumores de alto grau no parênquima adjacente. Sua presença geralmente exclui o paciente da vigilância ativa, mesmo em ISUP 1 ou 2 isolados.
Padrão glomeruloide
Variante incomum do padrão 4 — também associada a comportamento mais agressivo.
Variantes histológicas raras
- Carcinoma ductal
- Carcinoma neuroendócrino / pequenas células
- Carcinoma sarcomatoide
- Carcinoma em células em anel de sinete
São não graduáveis pelo Gleason tradicional e exigem manejo individualizado, frequentemente com quimioterapia precoce (no neuroendócrino) e abordagem multidisciplinar.
Padrão terciário 5
Em laudos da peça cirúrgica (prostatectomia), pode-se descrever um foco minoritário de padrão 5 ao lado do Gleason principal. Mesmo pequeno, é fator prognóstico negativo independente.
Os outros elementos do laudo — tão importantes quanto o Gleason
O Gleason/ISUP é o carro-chefe, mas o laudo moderno traz outros dados decisivos:
Número de fragmentos positivos
- Quantos fragmentos da biópsia continham tumor (ex.: 4 de 12)
- Mais fragmentos positivos geralmente indica maior volume tumoral
Porcentagem de envolvimento por fragmento
- Quanto cada fragmento positivo é tomado pelo tumor (ex.: 60% e 40%)
- Importante para definir volume tumoral e estratificar risco
Lateralidade
- Direita, esquerda ou bilateral
Invasão perineural (IPN)
- Tumor envolvendo nervos prostáticos
- Não muda o ISUP, mas é fator de prognóstico mais reservado
Invasão extraprostática (em peças cirúrgicas)
- Saída do tumor da cápsula da próstata
- Eleva o estadiamento patológico para pT3a
Invasão de vesículas seminais
- pT3b — fator de pior prognóstico
Margens cirúrgicas
- Em peças de prostatectomia: positivas (tumor encosta na borda) ou negativas
- Margens positivas elevam risco de recidiva bioquímica
Linfonodos (em linfadenectomia)
- Número examinado e número positivo
- Linfonodos positivos mudam o tratamento — frequentemente indicam radioterapia + hormonioterapia adjuvantes
Como o laudo se transforma em estratificação de risco
O ISUP é um dos três pilares da estratificação de risco do câncer de próstata localizado. Os outros dois são:
- PSA
- Estadiamento clínico (T) — toque retal e/ou imagem (mpMRI)
Classificação de DAmico (clássica)
- Baixo risco: PSA < 10, ISUP 1, T1c–T2a
- Intermediário: PSA 10–20, ISUP 2 ou 3, T2b
- Alto risco: PSA > 20, ISUP 4 ou 5, T2c ou superior
Classificação NCCN (mais detalhada)
- Risco muito baixo, baixo, favorável intermediário, desfavorável intermediário, alto, muito alto
EAU 2024
- Adapta a NCCN com considerações sobre mpMRI, PSA-densidade e biomarcadores genômicos
Quando pedir uma "segunda opinião patológica"
A revisão do laudo por um uropatologista experiente é recomendada em:
- ISUP 1 com indicação proposta de cirurgia — pode ser ISUP 1 verdadeiro (vigilância) vs ISUP 2 não reconhecido
- ISUP 2 vs ISUP 3 — fronteira mais sujeita a divergência
- Presença ou ausência de cribriforme/intraductal — pode mudar completamente o tratamento
- Antes de decidir terapia focal
Estudos mostram discordância entre patologistas em 10–25% dos casos. Em 2026, revisão patológica externa é parte do padrão de qualidade.
Como o laudo orienta o tratamento — visão de conjunto
| ISUP | Conduta predominante (conforme PSA, T e mpMRI) |
|---|---|
| ISUP 1 | Vigilância ativa (na grande maioria) |
| ISUP 2 | Vigilância ativa selecionada ou tratamento ativo (cirurgia, radioterapia, terapia focal) |
| ISUP 3 | Tratamento ativo |
| ISUP 4 | Tratamento multimodal (cirurgia + adjuvância ou radio + hormonioterapia longa) |
| ISUP 5 | Tratamento multimodal agressivo, frequentemente com intensificação hormonal |
A decisão nunca é tomada apenas pelo ISUP — entram idade, expectativa de vida, comorbidades, achados de imagem e preferências do paciente.
Perguntas Frequentes
O que é a classificação de Gleason no câncer de próstata? É um sistema arquitetural de avaliação da agressividade do tumor, que soma o padrão histológico mais frequente (primário) ao segundo mais frequente (secundário), gerando notas que vão de 6 a 10 na prática moderna.
O que é o ISUP da biópsia de próstata? É o "Grade Group" — sistema simplificado de 1 a 5 criado pela International Society of Urological Pathology em 2014, adotado pela OMS em 2016. ISUP 1 é o menos agressivo; ISUP 5 é o mais agressivo.
Gleason 6 (ISUP 1) é câncer agressivo? Não. Em geral é considerado indolente, com baixa probabilidade de metástase isolada. A maioria dos pacientes é candidata à vigilância ativa.
Qual a diferença entre Gleason 3+4 e 4+3? Ambos somam 7, mas o primeiro tem padrão 3 dominante (ISUP 2 — risco intermediário favorável) e o segundo tem padrão 4 dominante (ISUP 3 — risco intermediário desfavorável). O comportamento e o tratamento podem ser diferentes.
O que significa ISUP 4 ou 5? Tumores de alto e muito alto risco, respectivamente. Indicam tratamento multimodal precoce, com cirurgia + adjuvância ou radioterapia + hormonioterapia prolongada, frequentemente associada a intensificação hormonal.
O que é padrão cribriforme e por que ele é importante? É um subpadrão do Gleason 4 com glândulas "em peneira" e comportamento mais agressivo. Sua presença é fator prognóstico independente negativo e geralmente exclui o paciente de vigilância ativa.
O que é carcinoma intraductal da próstata (IDC-P)? É uma lesão de altíssimo risco que indica doença agressiva mesmo quando o Gleason adjacente é menor. Sua presença geralmente exclui vigilância ativa.
A invasão perineural muda o ISUP? Não. Mas é fator prognóstico associado e deve ser considerada na decisão terapêutica e no planejamento cirúrgico (preservação ou não dos feixes neurovasculares).
Posso pedir uma segunda opinião sobre o laudo da biópsia? Sim, e é altamente recomendado, especialmente entre ISUP 1, 2 e 3 ou diante de cribriforme/intraductal. Estudos mostram discordância entre patologistas em 10–25% dos casos.
Como o ISUP é usado para escolher o tratamento? Em conjunto com PSA, estadiamento clínico (T), idade, comorbidades e mpMRI, o ISUP determina a estratificação de risco (DAmico/NCCN/EAU) — base para escolher entre vigilância ativa, cirurgia, radioterapia, terapia focal ou tratamento sistêmico.
Conclusão
O laudo da biópsia de próstata é, em essência, um mapa biológico do tumor — e a classificação de Gleason / ISUP é a sua bússola. ISUP 1 e 5 são extremos com condutas opostas; ISUP 2, 3 e 4 são o território onde a leitura cuidadosa do laudo, a presença de subpadrões agressivos e a consideração das demais variáveis (PSA, T, mpMRI) decidem entre vigilância, cirurgia, radioterapia ou tratamento multimodal. Compreender o que está escrito não substitui o urologista — mas transforma o paciente em protagonista da decisão, e isso, em uro-oncologia, melhora o prognóstico tanto quanto qualquer cirurgia.
Recebeu o laudo da biópsia de próstata? Não tome decisões sem orientação especializada
Se você recebeu o resultado de uma biópsia de próstata, está em dúvida sobre o significado do Gleason ou ISUP, sobre vigilância ativa, cirurgia, radioterapia ou terapia focal, ou deseja uma segunda opinião qualificada antes de iniciar tratamento, uma avaliação especializada pode mudar o seu plano terapêutico.
Reviso pessoalmente seu laudo anatomopatológico, oriento revisão por uropatologista experiente quando indicado, integro com PSA, ressonância multiparamétrica e estadiamento por PET-PSMA, e construo com você o melhor plano — da vigilância ativa ao tratamento multimodal — segundo as diretrizes AUA, EAU e SBU.
Sobre o autor — Dr. Alexandre Sato
Dr. Alexandre Sato é urologista com dedicação ao diagnóstico e tratamento cirúrgico do câncer de próstata, do câncer de bexiga e da hiperplasia prostática benigna. Realiza rotineiramente biópsias de próstata por fusão MRI/US (transretal e transperineal), prostatectomia radical, HoLEP, RTU de bexiga (RTUB/TURBT), cistectomia radical com derivações urinárias e cirurgias urológicas minimamente invasivas.
Titulado pela Sociedade Brasileira de Urologia (SBU), conduz sua prática pelas diretrizes da AUA (American Urological Association), EAU (European Association of Urology) e pelas atualizações da ISUP/WHO 2022 em uropatologia. Trabalha em integração com uropatologistas experientes e radiologistas especialistas em mpMRI para garantir a maior precisão diagnóstica possível.
Acredita que entender bem o laudo é o primeiro tratamento eficaz — e dedica tempo, em todas as primeiras consultas pós-biópsia, a explicar Gleason, ISUP, padrão cribriforme, intraductal e estratificação de risco em linguagem que o paciente compreenda e leve para a decisão.
Comentários0
Ninguém escreveu ainda. Comente primeiro!
Envie suas Dúvidas e Comentários

Dr. Alexandre Sato
Médico Urologista em São Paulo - SP
A Begin Clinic é uma clínica especializada em tratamentos de reprodução assistida na cidade de São Paulo - SP. Também atendemos pacientes de outras cidades e estados em todo Brasil e exterior, que buscam por tratamentos de excelência, com médicos especialistas em congelamento de óvulos.
Saiba mais sobre Dr. Alexandre Sato.
CRM-SP: 146.210 - RQE: 61330
Curriculum Lattes: http://lattes.cnpq.br/6551764447584301