Biópsia de próstata por fusão (MRI/US): quando é indicada e como é feita
Introdução
Por mais de 30 anos, o diagnóstico do câncer de próstata seguiu um modelo simples e impreciso: PSA elevado ou toque retal alterado → biópsia transretal de 12 fragmentos sob ultrassom. O resultado desse modelo, embora útil, era frustrante: subdiagnóstico de cânceres clinicamente significativos em até 30% dos casos, e detecção excessiva de cânceres pequenos e irrelevantes que levavam a tratamentos desnecessários.
A partir de 2015, com a consolidação da ressonância multiparamétrica da próstata (mpMRI), da classificação PI-RADS (Prostate Imaging Reporting and Data System) e da tecnologia de fusão de imagens MRI/US, o paradigma mudou. Hoje, o exame de imagem precede a biópsia — e quando há lesão suspeita, a biópsia é dirigida com precisão para o ponto mais provável de doença significativa.
Este artigo explica, em linguagem clara e embasada nas diretrizes da American Urological Association (AUA 2023), European Association of Urology (EAU 2024) e Sociedade Brasileira de Urologia (SBU), quando a biópsia por fusão MRI/US é indicada, como é feita, quais suas vantagens e limitações — e por que, em 2026, ela é considerada o padrão-ouro do diagnóstico moderno do câncer de próstata.
O que é a biópsia de próstata por fusão MRI/US
A biópsia de próstata por fusão combina, em tempo real, duas imagens da mesma próstata:
- Imagens de uma ressonância magnética multiparamétrica (mpMRI) previamente realizada, com lesões suspeitas marcadas e classificadas pelo escore PI-RADS
- Imagens de ultrassom transretal ou transperineal, captadas durante o procedimento
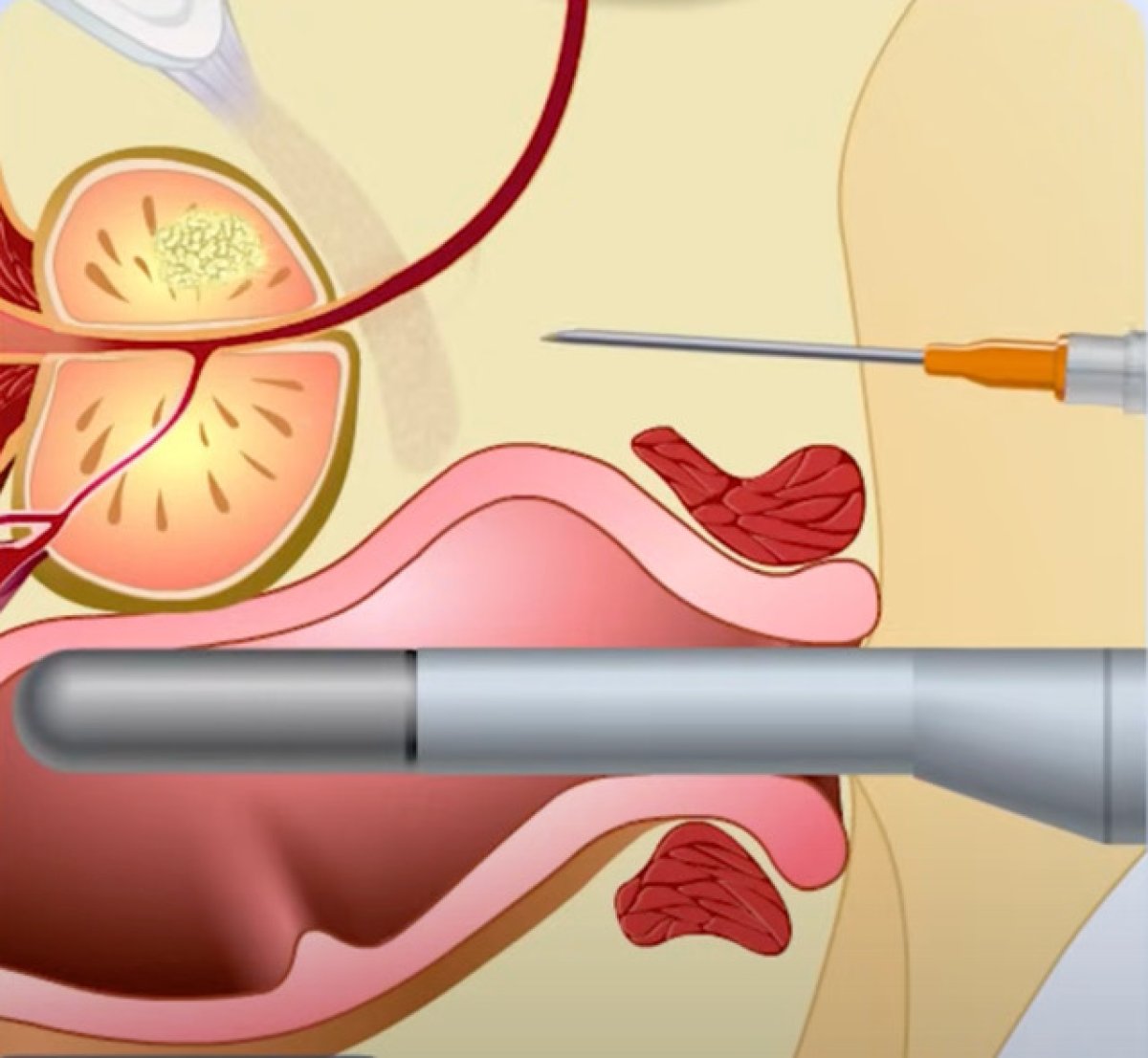
Um software especializado funde as duas imagens em um modelo 3D, permitindo ao urologista visualizar a lesão suspeita identificada na ressonância sobre o ultrassom em tempo real — e direcionar a agulha de biópsia diretamente para esse ponto, com precisão milimétrica.
A isso geralmente se associa uma biópsia sistemática (12 fragmentos padronizados), gerando o que se chama de "biópsia combinada" (target + systematic) — o protocolo recomendado pelas diretrizes atuais.
Por que a biópsia tradicional já não é suficiente
A biópsia transretal sistemática de 12 fragmentos, apesar de muito utilizada, tem três limitações importantes:
- Subdiagnóstico — em 25–30% dos casos, deixa passar câncer clinicamente significativo (ISUP 2 ou maior)
- Sobrediagnóstico — detecta cânceres irrelevantes (ISUP 1 de pequeno volume) em pacientes que não se beneficiariam de tratamento
- Aleatoriedade — os 12 pontos são padronizados anatomicamente, não direcionados à lesão real
A biópsia por fusão corrige essas três limitações simultaneamente.
A base de tudo: a ressonância multiparamétrica e o PI-RADS
A mpMRI é o exame que antecede e justifica a biópsia por fusão. Ela combina três sequências essenciais:
- T2 ponderado — anatomia detalhada das zonas prostáticas
- DWI (difusão) — sensível à celularidade tumoral
- DCE (perfusão dinâmica com contraste) — avalia vascularização anômala
Cada lesão identificada é classificada pelo PI-RADS v2.1:
- PI-RADS 1 — provavelmente benigna (câncer significativo muito improvável)
- PI-RADS 2 — provavelmente benigna
- PI-RADS 3 — equívoca (câncer significativo possível)
- PI-RADS 4 — provavelmente maligna (câncer significativo provável)
- PI-RADS 5 — altamente provável de câncer significativo
Em geral, lesões PI-RADS 3, 4 e 5 justificam biópsia. Em pacientes com PI-RADS 1 ou 2, a biópsia pode ser dispensada com segurança em muitos cenários, especialmente se PSA-densidade for baixa — uma das maiores conquistas da ressonância moderna.
Quando a biópsia por fusão MRI/US está indicada
As principais indicações, de acordo com as diretrizes EAU 2024 e AUA 2023, são:
Indicações primárias
- PSA elevado com ressonância multiparamétrica mostrando lesão PI-RADS 3, 4 ou 5
- Toque retal alterado com lesão correspondente na mpMRI
- Velocidade de PSA elevada com achado positivo na ressonância
Indicações em pacientes com biópsia anterior negativa
- PSA persistentemente elevado ou em ascensão, com lesão suspeita à ressonância
- Suspeita clínica forte mantida apesar de biópsia padrão negativa
Indicações em vigilância ativa
- Reestadiamento periódico de pacientes com câncer de próstata de baixo risco em vigilância ativa, especialmente quando há alteração na mpMRI ou aumento de PSA
Indicações em planejamento terapêutico
- Antes de tratamento focal (HIFU, crioterapia, ablação a laser) — para mapeamento preciso da lesão índice
- Antes de prostatectomia radical — em casos selecionados, para planejamento de preservação de feixes neurovasculares
Quando a biópsia por fusão NÃO está indicada
- Ressonância PI-RADS 1 ou 2 com PSA-densidade baixa (< 0,15)
- Pacientes com expectativa de vida limitada sem benefício do diagnóstico
- Infecção urinária ativa (deve ser tratada antes)
- Coagulopatia não compensada
- Pacientes que não toleram anestesia ou ressonância prévia
Tipos de fusão MRI/US
Existem três modalidades principais de biópsia direcionada por ressonância:
1. Fusão cognitiva ("mental fusion")
O urologista estuda a ressonância, identifica a lesão e, durante o ultrassom, dirige mentalmente a agulha para o ponto correspondente. Mais simples e barata, porém menos precisa, especialmente em lesões pequenas (< 1 cm).
2. Fusão por software (fusion biopsy propriamente dita)
A modalidade mais utilizada e validada. Um equipamento funde eletronicamente as imagens da ressonância e do ultrassom em tempo real, com co-registro rígido ou elástico, criando um modelo 3D da próstata. Plataformas como UroNav, Artemis, Koelis Trinity, BioJet, MIM Symphony estão entre as mais comuns. Permite rastreabilidade exata dos pontos biopsiados — útil para futuras biópsias seriadas.
3. Biópsia in-bore (dentro da ressonância)
A biópsia é feita dentro do equipamento de ressonância, com agulha guiada em tempo real pela imagem da máquina. Maior precisão, porém maior custo, maior tempo e disponibilidade limitada. Reservada a casos específicos (lesões muito pequenas, biópsias de salvamento após múltiplas falhas).
Vias de acesso: transretal x transperineal
Outro ponto crítico: por onde entrar?
Biópsia transretal (TRUS)
- Via clássica — agulha atravessa a parede do reto
- Mais rápida, geralmente com sedação leve
- Risco de sepse pós-biópsia de 1–3% (mesmo com profilaxia antibiótica adequada)
- Maior risco de resistência antibiótica crescente (E. coli ESBL)
Biópsia transperineal
- Via emergente como novo padrão-ouro
- Agulha entra pela pele do períneo, sem atravessar o reto
- Risco de sepse próximo de zero
- Permite acesso a regiões anteriores da próstata mais difíceis de alcançar pela via transretal
- Pode ser feita com anestesia local + sedação ou anestesia raquidiana / geral
- Recomendada como primeira escolha pela EAU 2024 e crescentemente adotada nos serviços brasileiros
A biópsia por fusão pode ser feita por ambas as vias, e a tendência atual é fusão transperineal — combinando o melhor dos dois mundos: precisão da fusão + segurança da via transperineal.
Como é feita: passo a passo do procedimento
1. Pré-operatório
- Ressonância multiparamétrica prévia (idealmente em equipamento de 1.5T ou 3T) com laudo PI-RADS
- Exames laboratoriais: hemograma, coagulograma, função renal
- Urocultura — tratar infecção antes do procedimento
- Suspensão de anticoagulantes conforme orientação (AAS pode ser mantido em casos selecionados; clopidogrel, varfarina e DOACs geralmente suspensos)
- Profilaxia antibiótica: ciprofloxacino, ceftriaxona ou regimes ampliados (amicacina + cefalosporina) — em transretal; em transperineal, regimes mais simples ou até ausência de antibiótico em alguns protocolos
- Enema retal (em via transretal)
- Jejum de 6 a 8 horas se houver sedação
- Termo de consentimento informado
2. Posicionamento e anestesia
- Decúbito lateral (transretal) ou litotomia / dorsal (transperineal)
- Anestesia local com lidocaína + sedação leve ou anestesia raquidiana/geral conforme caso
- Em centros experientes, biópsia transperineal sob anestesia local é totalmente factível
3. Captura das imagens e fusão
- O ultrassom transretal é introduzido e mapeia o volume prostático
- O software funde as imagens com a ressonância prévia
- As lesões PI-RADS suspeitas são destacadas no modelo 3D
4. Biópsia direcionada (target)
- A agulha de biópsia (18G) é direcionada para a lesão suspeita
- 2 a 4 fragmentos por lesão índice
- Cada fragmento é etiquetado individualmente
5. Biópsia sistemática (template)
- Em geral, 12 fragmentos sistemáticos adicionais (transretal) ou template transperineal de 20–30 pontos em alguns centros
- Cobre regiões padronizadas: ápice, base, médio, lateral e medial, esquerda e direita
- Fundamental para detectar cânceres em locais não vistos pela ressonância
6. Pós-procedimento
- Observação de 30–60 minutos
- Liberação para casa no mesmo dia
- Retorno às atividades em 48–72 horas
Pós-biópsia: o que esperar
Sintomas comuns e esperados, que melhoram em 1 a 4 semanas:
- Sangramento retal leve (transretal) por alguns dias
- Hematúria leve por 1 a 7 dias
- Hematospermia (sangue no sêmen) por 3 a 6 semanas — pode parecer alarmante, mas é benigna
- Desconforto perineal ou no pênis por alguns dias
Sinais de alerta — procurar atendimento imediato
- Febre acima de 38°C, calafrios, mal-estar (suspeita de prostatite ou sepse)
- Sangramento retal abundante ou prolongado
- Retenção urinária (impossibilidade de urinar)
- Coágulos volumosos na urina
- Dor pélvica intensa e progressiva
O que dizem as evidências científicas
Os principais ensaios clínicos randomizados publicados nos últimos anos consolidaram a biópsia por fusão como superior à biópsia transretal sistemática isolada:
- PROMIS (Lancet, 2017) — mpMRI mostrou sensibilidade de 93% para câncer significativo, contra 48% da biópsia padrão; permite evitar biópsia em 27% dos pacientes com PI-RADS 1–2
- PRECISION (NEJM, 2018) — biópsia dirigida por mpMRI detectou 38% mais câncer clinicamente significativo e diagnosticou 50% menos cânceres clinicamente irrelevantes que a biópsia padrão
- 4M Study (Eur Urol, 2018) — confirmou superioridade da biópsia por fusão em cohort holandesa
- MRI-FIRST (Lancet Oncol, 2019) — biópsia combinada (target + sistemática) é a estratégia ideal
- PRECISE / PROBASE (2020–2023) — mpMRI tem papel central no rastreamento populacional moderno
Em metanálises atualizadas, a biópsia por fusão combinada com sistemática é hoje recomendada como estratégia diagnóstica de escolha em pacientes com suspeita de câncer de próstata.
Resultados: o que vem no laudo
O laudo anatomopatológico inclui:
- Presença ou ausência de adenocarcinoma
- Grau de Gleason e classificação ISUP (1 a 5)
- Porcentagem de cada fragmento envolvido pelo tumor
- Número de fragmentos positivos por lesão
- Presença de invasão perineural ou extraprostática
- Variantes histológicas (intraductal, ductal, neuroendócrino — quando presentes)
Esses dados, combinados com PSA, toque retal e imagens, definem a estratificação de risco (D'Amico, NCCN, EAU) e o tratamento: vigilância ativa, prostatectomia radical, radioterapia, terapia focal ou associações terapêuticas.
Vantagens da biópsia por fusão MRI/US
- Maior detecção de câncer clinicamente significativo (ISUP 2+)
- Menos diagnósticos de câncer irrelevante (ISUP 1 de pequeno volume) → menos sobretratamento
- Menos fragmentos em casos selecionados
- Rastreabilidade dos pontos — útil em vigilância ativa e biópsias seriadas
- Mapeamento preciso da lesão índice para tratamentos focais
- Possibilidade de evitar biópsia em pacientes com PI-RADS 1–2 e PSA-densidade baixa
Limitações e riscos
- Disponibilidade ainda limitada no SUS e em alguns convênios
- Custo elevado da plataforma de fusão e da ressonância prévia
- Dependência da qualidade da ressonância — exame mal feito ou laudo pouco experiente compromete a fusão
- Curva de aprendizado do urologista
- Riscos da biópsia em si — sangramento, infecção, retenção urinária, hematospermia
- Não é exame de rastreamento — depende de PSA/exame clínico que justifique a ressonância
Perguntas Frequentes
O que é biópsia de próstata por fusão MRI/US? É uma técnica em que imagens da ressonância multiparamétrica da próstata (mpMRI) são fundidas eletronicamente com o ultrassom em tempo real, permitindo direcionar a agulha de biópsia para lesões suspeitas com precisão milimétrica.
Quando a biópsia por fusão é indicada? Em pacientes com lesão PI-RADS 3, 4 ou 5 na ressonância, PSA persistentemente elevado com biópsia anterior negativa, vigilância ativa de câncer de baixo risco e antes de tratamento focal.
Toda biópsia de próstata precisa de ressonância antes? Em 2026, sim — a estratégia recomendada pelas diretrizes EAU 2024 e AUA 2023 é fazer mpMRI antes da biópsia para evitar exames desnecessários e direcionar a coleta.
Qual é a diferença entre biópsia transretal e transperineal? Transretal: agulha atravessa o reto; risco de sepse de 1–3%. Transperineal: agulha entra pela pele do períneo; risco de sepse próximo de zero. A via transperineal vem se consolidando como nova padrão-ouro.
A biópsia por fusão dói? A maioria dos pacientes refere desconforto leve a moderado, controlado com anestesia local e sedação. Em via transperineal, alguns serviços fazem sob anestesia local exclusiva, com excelente tolerabilidade.
Qual é o risco de infecção após a biópsia? Na biópsia transretal, 1 a 3% mesmo com profilaxia. Na transperineal, próximo de zero. Profilaxia antibiótica e urocultura prévia são fundamentais.
Preciso suspender AAS, clopidogrel ou anticoagulantes antes da biópsia? AAS pode ser mantido em muitos casos. Clopidogrel, varfarina, rivaroxabana, apixabana e dabigatrana geralmente são suspensos com prazo orientado pelo cardiologista e urologista.
Quanto tempo até o resultado da biópsia? Em geral, 7 a 14 dias, dependendo do laboratório de patologia.
Hematospermia (sangue no sêmen) após biópsia é normal? Sim, é comum e benigna, podendo persistir por 3 a 6 semanas. Não indica complicação.
A biópsia por fusão é coberta pelos convênios no Brasil? A cobertura ainda é variável. Muitos convênios cobrem a ressonância e a biópsia, mas a tecnologia de fusão (software, plataforma) pode exigir negociação caso a caso. Vale solicitar autorização com laudo da mpMRI e justificativa técnica.
Conclusão
A biópsia de próstata por fusão MRI/US representa a maior transformação no diagnóstico do câncer de próstata em 30 anos. Ao colocar a imagem antes da agulha, ela diagnostica mais cânceres clinicamente significativos, evita biópsias desnecessárias, reduz o sobretratamento e aumenta a precisão do plano terapêutico. Combinada à via transperineal, oferece o melhor desfecho diagnóstico com risco de infecção próximo de zero. Em 2026, é o padrão-ouro recomendado pelas principais diretrizes — e o paciente que entende essa diferença chega ao consultório com perguntas mais qualificadas, decisões mais conscientes e prognóstico melhor.
PSA elevado, lesão na ressonância ou biópsia anterior negativa?
Se você tem PSA persistentemente elevado, toque retal alterado, lesão PI-RADS 3, 4 ou 5 em ressonância recente, ou já fez biópsia clássica negativa com suspeita mantida, a biópsia por fusão MRI/US pode mudar completamente seu diagnóstico — e seu prognóstico.
Avalio pessoalmente seus exames, reviso o laudo da ressonância multiparamétrica, defino indicação e via (transretal ou transperineal), e conduzo cada etapa do diagnóstico ao tratamento — com base nas diretrizes AUA, EAU e SBU.
Dr. Alexandre Sato é urologista com dedicação ao diagnóstico e tratamento cirúrgico do câncer de próstata, do câncer de bexiga e da hiperplasia prostática benigna. Realiza rotineiramente biópsias de próstata por fusão MRI/US (transretais e transperineais), prostatectomia radical, HoLEP, RTU de bexiga (RTUB/TURBT), cistectomia radical com derivações urinárias e cirurgias urológicas minimamente invasivas.
Titulado pela Sociedade Brasileira de Urologia (SBU), conduz sua prática pelas diretrizes da AUA (American Urological Association), EAU (European Association of Urology) e pelos protocolos PI-RADS v2.1. Acompanha as inovações em diagnóstico por imagem (mpMRI), terapias focais e técnicas de cirurgia minimamente invasiva.
Acredita que diagnóstico de qualidade é o início de todo tratamento de qualidade — e por isso defende a mpMRI antes da biópsia e a biópsia por fusão combinada como protocolo-padrão moderno.
Comentários0
Ninguém escreveu ainda. Comente primeiro!
Envie suas Dúvidas e Comentários

Dr. Alexandre Sato
Médico Urologista em São Paulo - SP
A Begin Clinic é uma clínica especializada em tratamentos de reprodução assistida na cidade de São Paulo - SP. Também atendemos pacientes de outras cidades e estados em todo Brasil e exterior, que buscam por tratamentos de excelência, com médicos especialistas em congelamento de óvulos.
Saiba mais sobre Dr. Alexandre Sato.
CRM-SP: 146.210 - RQE: 61330
Curriculum Lattes: http://lattes.cnpq.br/6551764447584301