Segunda RTU (re-RTU / second look): por que pode ser necessária e quando está indicada
Introdução
Receber a notícia de que "é preciso fazer uma segunda RTU de bexiga", semanas após a primeira cirurgia ter "corrido bem", costuma gerar uma mistura de dúvida, frustração e medo."Mas o tumor não foi retirado? Por que operar de novo se a biópsia veio negativa para doença residual?"
A resposta está em um dos pontos mais bem documentados da uro-oncologia contemporânea: a chamada re-RTU, second look TURBT ou RTU de reestadiamento não é um sinal de que a primeira cirurgia "deu errado" — é uma etapa planejada do tratamento do câncer de bexiga em situações bem definidas. Em até 30% dos tumores T1 de alto grau, a re-RTU muda o estadiamento e o tratamento, e em até 50% encontra doença residual que não havia sido vista na primeira ressecção.
Este artigo explica, em linguagem clara e embasada nas diretrizes da European Association of Urology (EAU 2024), American Urological Association / Society of Urologic Oncology (AUA/SUO 2023) e Sociedade Brasileira de Urologia (SBU), tudo que você precisa saber sobre a re-RTU — quando ela é obrigatória, quando é dispensável, como é feita e por que é decisiva para o seu prognóstico.
O que é a re-RTU
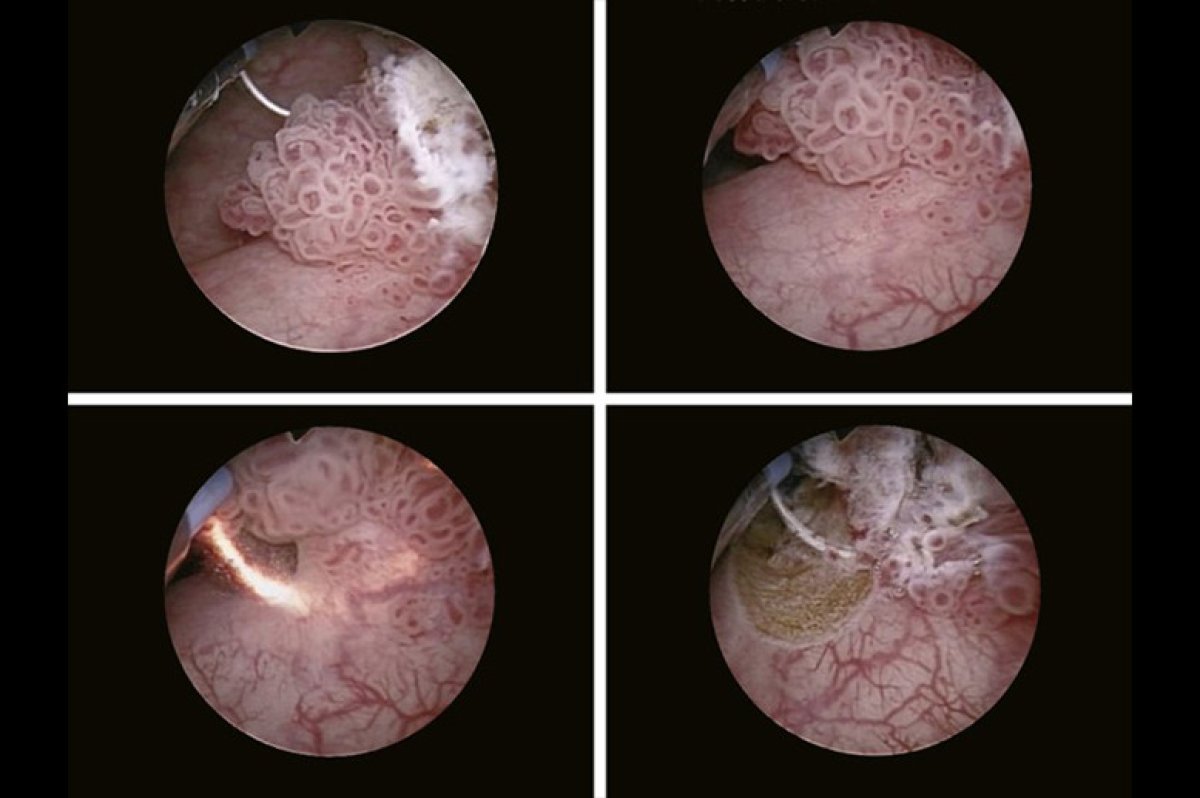
A re-RTU (re-ressecção transuretral de bexiga), também conhecida como second look TURBT ou RTU de reestadiamento, é uma segunda ressecção endoscópica da bexiga, realizada entre 4 e 6 semanas após a RTU inicial, em pacientes com critérios específicos de NMIBC (Câncer de Bexiga Não Músculo-Invasivo) de alto risco.
Seus três objetivos são:
- Remover doença residual que possa ter ficado na primeira ressecção (micro-focos no leito cirúrgico ou próximos a ele)
- Reestadiar a profundidade real do tumor — confirmando ou corrigindo a classificação T
- Garantir a presença de músculo detrusor na amostra, permitindo afirmar com segurança se o tumor invadiu ou não o músculo
Esses três objetivos, juntos, melhoram o prognóstico de forma mensurável: reduzem recidiva, reduzem progressão para MIBC, aumentam a eficácia do BCG e diminuem a mortalidade câncer-específica.
Por que a primeira RTU, mesmo bem feita, pode não ser suficiente
A RTU de bexiga é, paradoxalmente, uma das cirurgias mais difíceis de ser considerada "perfeita". Alguns fatores limitam a ressecção inicial:
- Sangramento — dificulta a visualização dos bordos da ressecção
- Tumores múltiplos, grandes ou em locais difíceis (parede anterior, cúpula, colo vesical, meato ureteral)
- Tumores planos (CIS) — quase invisíveis sob luz branca
- Profundidade incerta — separar mucosa, lâmina própria e músculo é tecnicamente exigente
- Ressecção em fragmentos — dificulta a orientação espacial do patologista
- Variabilidade entre cirurgiões — pesquisas mostram grande diferença nas taxas de doença residual entre centros
O resultado é que, mesmo em serviços experientes, a primeira RTU não raramente subestima a extensão real do tumor — e é exatamente isso que a re-RTU corrige.
O que as evidências mostram: números que surpreendem
Pesquisas de grandes centros mundiais publicadas ao longo das últimas duas décadas produziram dados consistentes:
- Herr (1999) — primeira grande série a mostrar que a re-RTU encontrava doença residual em 75% dos T1
- Divrik et al. (J Urol, 2010) — ensaio clínico randomizado, demonstrou redução significativa de recidiva em 3 anos no grupo submetido à re-RTU (25% vs 59%)
- Cumberbatch et al. (Eur Urol, 2018) — meta-análise com mais de 8.000 pacientes; confirmou que, em tumores T1 de alto grau, a re-RTU detecta:
- Doença residual em 30–50% dos casos
- Upstaging para MIBC (T2) em até 30% dos casos
- Gontero et al. (Eur Urol, 2021) — em NMIBC de alto risco, a re-RTU melhora resposta ao BCG e aumenta sobrevida livre de progressão
- Mariappan et al. (Eur Urol Focus, 2020) — demonstrou que a presença de músculo detrusor na amostra é fator prognóstico independente, justificando a re-RTU quando ausente
Em outras palavras: ignorar a indicação de re-RTU pode significar tratar um MIBC como se fosse NMIBC — um erro com consequências oncológicas graves.
Indicações da re-RTU (EAU 2024 / AUA 2023)
Indicações obrigatórias (evidência forte)
- Todos os tumores T1 — alta taxa de upstaging para T2
- Ausência de músculo detrusor na amostra da primeira RTU — sem músculo, é impossível afirmar que o tumor é "não músculo-invasivo"
- Ressecção macroscopicamente incompleta — tumores grandes, múltiplos, de difícil acesso
- Pacientes com NMIBC de alto risco candidatos a BCG, em que a re-RTU melhora resposta
Indicações fortes (recomendação EAU)
- NMIBC de alto grau, mesmo Ta — reduz recidiva e melhora estratificação
- Variantes histológicas agressivas (micropapilar, plasmocitoide, sarcomatoide, em ninhos)
- Tumor com invasão linfovascular no laudo inicial
Situações em que a re-RTU geralmente NÃO é necessária
- Ta único, baixo grau, pequeno (< 3 cm), com ressecção completa e músculo presente
- Pacientes muito frágeis, com expectativa limitada ou contraindicações ao procedimento (aqui, decisão compartilhada)
- CIS isolado, sem lesão papilífera associada (há debate na literatura; alguns centros recomendam, outros não)
Quando fazer: o timing importa
As diretrizes atuais recomendam realizar a re-RTU entre 4 e 6 semanas após a RTU inicial.
Razões:
- Tempo suficiente para cicatrização da mucosa
- Curto o bastante para não permitir progressão em pacientes com doença residual
- Sincronização adequada com o início planejado do BCG (geralmente 4 semanas após a re-RTU)
Intervalos superiores a 6 semanas associam-se a pior prognóstico em estudos observacionais.
Como é feita a re-RTU
A técnica é, em linhas gerais, semelhante à RTU inicial, mas com objetivos e cuidados específicos:
1. Exploração sistemática
O cirurgião inspeciona toda a bexiga, não apenas o local do tumor anterior. Lesões suspeitas à distância são biopsiadas.
2. Ressecção do leito prévio
O leito cicatricial da primeira RTU é re-ressecado em profundidade, incluindo a lâmina própria e o músculo detrusor subjacente. Objetivo: descartar tumor residual em planos profundos.
3. Biópsias dirigidas e aleatórias
- Biópsia dirigida em áreas suspeitas (luz branca, PDD "luz azul" ou NBI, quando disponíveis)
- Biópsias aleatórias em sítios padronizados (trígono, cúpula, paredes laterais) quando há suspeita de CIS ou citologia positiva com cistoscopia negativa
- Biópsia de uretra prostática em homens com CIS, tumores em colo vesical ou citologia positiva
4. Garantia de músculo detrusor
O cirurgião deve documentar e enviar material com músculo detrusor para o patologista — requisito básico para que a re-RTU cumpra seu papel diagnóstico.
5. Uso de técnicas avançadas, quando disponíveis
- PDD (fotodinâmica com luz azul) — aumenta detecção de CIS e lesões sutis em até 20%
- NBI (narrow band imaging) — melhora a visualização de lesões planas
- En bloc resection com laser — em centros selecionados, melhora a avaliação patológica da profundidade
Pré-operatório e pós-operatório da re-RTU
O preparo é idêntico ao da RTU inicial:
- Exames laboratoriais e urocultura
- Avaliação cardiológica e anestésica
- Jejum de 8h para sólidos e 2h para líquidos claros (protocolo ERAS)
- Ajuste de anticoagulantes e anti-hipertensivos
- Profilaxia antibiótica
O pós-operatório também segue a mesma rotina: sonda vesical por 24–48h, internação de 24h em média, retorno gradual às atividades, hematúria esperada por 7 a 14 dias.
📌Veja em detalhe: "Pré-operatório da RTU de bexiga" e "Pós-operatório da RTU de bexiga".
Resultados possíveis da re-RTU — e o que cada cenário significa
1. Negativa para doença residual, com músculo detrusor presente
- Confirma o estadiamento NMIBC
- Estratifica corretamente para BCG ou manutenção
- Melhora a resposta ao BCG
- Reduz risco de recidiva e progressão
2. Doença residual de mesmo estágio e grau
- Permite ressecção completa do que ficou
- Mantém o plano NMIBC, mas reforça a necessidade de tratamento intravesical agressivo
- Em alto risco, reforça a indicação de BCG de indução + manutenção
3. Upstaging para T2 (MIBC)
- Muda completamente o tratamento — passa a ser MIBC
- Indica avaliação para cistectomia radical ou tratamento trimodal (preservação da bexiga)
- Com ou sem quimioterapia neoadjuvante antes da cirurgia radical
4. Achado de CIS associado
- Reforça indicação de BCG intravesical
- Alta taxa de resposta à imunoterapia, mas exige seguimento muito rigoroso
5. Variante histológica agressiva
- Pode justificar cistectomia radical precoce, mesmo sem invasão muscular
- Decisão individualizada com discussão em tumor board
Impacto real no prognóstico
Metanálises e estudos comparativos publicados no European Urology, Journal of Urology e BJUI demonstram que, em NMIBC de alto risco:
- Redução de recidiva em 1 ano: de ≈60% para ≈25%
- Redução de progressão para MIBC em 5 anos: de ≈15% para ≈7%
- Aumento de resposta ao BCG
- Melhora da sobrevida câncer-específica em longo prazo
- Redução de cistectomias radicais tardias (por diagnóstico precoce correto)
Em tumores T1 de alto grau, a re-RTU é, hoje, uma das intervenções com melhor custo-efetividade em toda uro-oncologia.
Por que alguns urologistas "não pedem" a re-RTU — e por que isso preocupa
Apesar da evidência consolidada, ainda há sub-utilização da re-RTU no Brasil e no mundo, conforme registros da EAU Bladder Cancer Guidelines Panel e de auditorias nacionais. Os motivos habituais:
- Desconhecimento da indicação formal
- Preocupação com segunda internação
- Relutância do paciente ("já operei, por que operar de novo?")
- Confiança excessiva na "completude" da primeira RTU
- Foco em custos no curto prazo, ignorando custo oncológico de longo prazo
O problema é que omitir a re-RTU em paciente que tem indicação é, na prática, tratar uma doença potencialmente musculo-invasiva como se fosse superficial — com impacto direto na sobrevida. Procurar uma segunda opinião é totalmente legítimo e recomendado sempre que houver dúvida.
Cenários clínicos frequentes (casos didáticos)
Caso 1 — Tumor T1 de alto grau, único, 2 cm, músculo presente
→ Re-RTU obrigatória. Até 30% de upstaging. Após re-RTU, se NMIBC confirmado, inicia BCG.
Caso 2 — Ta de baixo grau, único, 1,5 cm, músculo presente
→ Re-RTU NÃO indicada na maioria dos casos. Prosseguimento com seguimento cistoscópico e, conforme risco, instilação única precoce.
Caso 3 — Tumor de alto grau, múltiplo, sem músculo na amostra
→ Re-RTU mandatória. A ausência de músculo impede afirmação de não invasão.
Caso 4 — Tumor inicialmente descrito como Ta de alto grau, com variante micropapilar
→ Re-RTU fortemente indicada e, dependendo do achado, discussão de cistectomia radical precoce.
Caso 5 — CIS isolado, citologia positiva, sem lesão papilífera
→ Re-RTU discutida individualmente, conforme diretrizes. Muitos centros procedem a BCG diretamente.
Perguntas Frequentes :
- O que é a re-RTU de bexiga? É uma segunda ressecção transuretral de bexiga, realizada 2 a 6 semanas após a RTU inicial, indicada em casos selecionados de câncer de bexiga não músculo-invasivo (NMIBC) de alto risco, com objetivo de remover doença residual, reestadiar o tumor e garantir músculo detrusor na amostra.
- Por que fazer uma segunda RTU se a primeira "deu certo"? Porque, mesmo em cirurgias bem-sucedidas, até 50% dos pacientes apresentam doença residual e até 30% dos T1 de alto grau são "upstagizados" para MIBC (tumor que invadiu o músculo) na re-RTU, o que muda radicalmente o tratamento.
- Quando a re-RTU é obrigatória? Em todos os tumores T1, quando não há músculo detrusor na amostra inicial, quando a ressecção foi incompleta e em NMIBC de alto risco candidato a BCG.
- Quando a re-RTU não é necessária? Em Ta único, baixo grau, pequeno (<3 cm), com ressecção completa e músculo detrusor presente no laudo.
- Qual o tempo ideal entre a primeira RTU e a re-RTU? Entre 2 e 6 semanas, idealmente 2 a 4 semanas — prazo que permite cicatrização e não atrasa tratamentos complementares como o BCG.
- A re-RTU melhora o prognóstico? Sim. Reduz recidiva em 1 ano, reduz progressão para MIBC, melhora a resposta ao BCG e diminui mortalidade câncer-específica em NMIBC de alto risco.
- A re-RTU é uma cirurgia diferente da primeira RTU? Não. A técnica é a mesma, mas com foco adicional na re-ressecção do leito cirúrgico anterior em profundidade, biópsias dirigidas e confirmação de músculo detrusor.
- Como é a recuperação da re-RTU? Semelhante à da RTU inicial: internação de 24h, sonda por 24 a 48h, retorno ao trabalho em 7 a 14 dias, com sangramento esperado por 7 a 14 dias.
- Se a re-RTU encontrar tumor músculo-invasivo, o que acontece? O tratamento passa a ser de MIBC: avaliação para cistectomia radical, quimioterapia neoadjuvante ou tratamento trimodal (RTU máxima + quimioterapia + radioterapia).
- Posso recusar a re-RTU? Pode — mas precisa estar ciente do risco. Recusar a re-RTU em caso de indicação formal pode significar tratar um câncer músculo-invasivo como se fosse superficial, comprometendo sobrevida.
Conclusão
A re-RTU é uma das etapas mais subestimadas e decisivas no tratamento do câncer de bexiga. Ela não significa que a primeira cirurgia foi "mal feita" — significa que a biologia do tumor e a natureza técnica da RTU endoscópica tornam prudente confirmar, em uma segunda ressecção, que nada ficou para trás e que o estadiamento real foi identificado. Em NMIBC de alto risco, especialmente em tumores T1 de alto grau e nos casos em que falta músculo detrusor no primeiro laudo, a re-RTU reduz recidivas, evita progressões e salva bexigas. Quando indicada, ela não é opcional — é parte integrante do tratamento oncológico moderno.
Laudo de RTU em mãos? Entenda se há indicação de re-RTU
Se você foi submetido a uma RTU de bexiga recentemente e recebeu um laudo anatomopatológico com T1, alto grau, variante histológica agressiva ou sem amostra de músculo detrusor, a re-RTU pode ser necessária — e a decisão precisa ser tomada nas próximas semanas. Se busca uma segunda opinião qualificada sobre seu plano terapêutico ou procura cirurgião experiente em ressecção oncológica da bexiga, eu posso ajudar.
Reviso pessoalmente seu laudo anatomopatológico, correlaciono com exames de imagem, estratifico o risco conforme as diretrizes AUA/EAU e construo com você o plano mais seguro — da re-RTU ao BCG e ao seguimento de longo prazo.
Sobre o autor — Dr. Alexandre Sato
Dr. Alexandre Sato é urologista com dedicação ao tratamento cirúrgico e ao seguimento do câncer de bexiga, câncer de próstata e hiperplasia benigna da próstata. Realiza rotineiramente RTU de bexiga (RTUB/TURBT), re-RTU (second look) de reestadiamento, cistectomia radical com derivações urinárias (neobexiga ortotópica, conduto ileal de Bricker e Indiana pouch), instilação intravesical com BCG e quimioterápicos (mitomicina, gencitabina, docetaxel), além de HoLEP e cirurgias urológicas minimamente invasivas.
Titulado pela Sociedade Brasileira de Urologia (SBU), orienta sua prática pelas diretrizes da AUA (American Urological Association), EAU (European Association of Urology) e pelos protocolos ERAS (Enhanced Recovery After Surgery) — com foco em ressecção oncológica de qualidade, estadiamento preciso e seguimento estruturado de longo prazo.
Acredita que no câncer de bexiga a qualidade do estadiamento inicial decide os próximos vinte anos do paciente — e por isso defende a re-RTU como regra, não exceção, em NMIBC de alto risco.
Comentários0
Ninguém escreveu ainda. Comente primeiro!
Envie suas Dúvidas e Comentários

Dr. Alexandre Sato
Médico Urologista em São Paulo - SP
A Begin Clinic é uma clínica especializada em tratamentos de reprodução assistida na cidade de São Paulo - SP. Também atendemos pacientes de outras cidades e estados em todo Brasil e exterior, que buscam por tratamentos de excelência, com médicos especialistas em congelamento de óvulos.
Saiba mais sobre Dr. Alexandre Sato.
CRM-SP: 146.210 - RQE: 61330
Curriculum Lattes: http://lattes.cnpq.br/6551764447584301